Es besteht eine große Diskrepanz zwischen Kurzzeit- und Langzeitrisiko
Die klassischen Risikofaktoren Hypertonie, Rauchen und Diabetes können das Leben um ein Jahrzehnt verkürzen. Das fand eine aktuelle Studie heraus. Wann aber anfangen mit der Prävention? Es genügt nicht, nur das 10-Jahres-Risiko zu bewerten, denn gerade im Alter ab 50 Jahren besteht laut einer aktuellen Analyse eine große Diskrepanz von Kurzzeit- und Langzeitrisiko.
 ©Chinnapong/stock.adobe.com
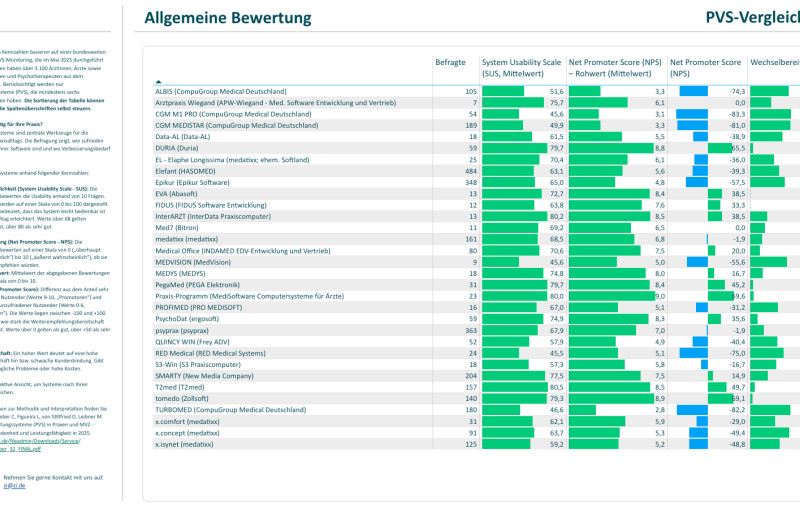
Mit dem PREVENT-Risikorechner kann die Wahrscheinlichkeit für kardiovaskuläre Ereignisse kalkuliert werden. Dieses ist unter anderem von den klassischen Risikofaktoren abhängig.
©Chinnapong/stock.adobe.com
Mit dem PREVENT-Risikorechner kann die Wahrscheinlichkeit für kardiovaskuläre Ereignisse kalkuliert werden. Dieses ist unter anderem von den klassischen Risikofaktoren abhängig.
Eine aktuell veröffentlichte Studie im NEJM fand heraus, dass Menschen, die im Alter von 50 Jahren alle klassischen Risikofaktoren für die Entwicklung von kardiovaskulären Krankheiten haben (Hypertonie, Rauchen, Übergewicht, Hypercholesterinämie, Diabetes), ihr Leben im Schnitt um fünf Jahre verkürzen.
Die Forschenden vom Universitätsklinikum Hamburg Eppendorf zeigten mit der Studie aber auch, dass man auch in späteren Lebensabschnitten noch aktiv an der Verbesserung seiner Lebenserwartung arbeiten kann, indem man beispielsweise auf das Rauchen verzichtet und, was besonders wichtig ist, den Blutdruck in der Norm hält.
Vor allem Blutdrucksenkung maßgeblich
„Von allen fünf Risikofaktoren ist die Kontrolle des Blutdrucks mit den meisten zusätzlichen gesunden Lebensjahren verknüpft“, sagt Prof. Dr. Stefan Blankenberg, Ärztlicher Direktor des Universitären Herz- und Gefäßzentrums des UKE.
Wer diesen im Alter zwischen 55 und 60 Jahren erfolgreich senkt, konnte als Frau 2,4 und als Mann 1,2 Jahre länger ohne kardiovaskuläres Ereignis leben. Wer zusätzlich das Rauchen einstellt, kann 2,1 Jahre (Frauen) bzw. 2,4 Jahre (Männer) hinzugewinnen.
Für die Studie wurden Daten von mehr als 2 Millionen Menschen aus 39 Ländern ausgewertet. Die Nachbeobachtung erfolgte etwa acht Jahre lang, was die Studie sehr wertvoll hinsichtlich der Aussagekraft des Langzeitrisikos macht.
Genügt der Blick auf das 10-Jahres-Risiko?
Dem Langzeitrisiko widmetet sich eine weitere Studie, die aktuell im JAMA publiziert wurde. Diese widmete sich der Frage, ob das oft errechnete 10-Jahres Risiko genügt, um Präventionsmaßnahmen gegen kardiovaskuläre Krankheiten (CVD) einzuleiten. Denn oft ist dieses Vorgehen gerade für jüngere Menschen unzureichend, da sie zwar ein niedriges 10-Jahres-Risiko aufweisen, aber dennoch ein hohes Langzeitrisiko haben können, das mit einer alleinigen kurzfristigen Risikobewertung übersehen wird.
Kardiovaskuläre Erkrankungen (CVD) betreffen derzeit etwa 128 Millionen Erwachsene alleine in den USA, und die Prävalenz wird in den nächsten drei Jahrzehnten weiter steigen, insbesondere bei jüngeren Erwachsenen.
PREVENT-Risikorechner
Um dieses Problem zu adressieren, empfiehlt die Leitlinie des American College of Cardiology (ACC) und der American Heart Association (AHA) zur primären Prävention von CVD, dass bei Erwachsenen unter 60 Jahren mit niedrigem 10-Jahres-Risiko das Langzeitrisiko ebenfalls berücksichtigt werden sollte.
Die AHA entwickelte hierfür einen Rechner, der online zur Verfügung steht: PREVENT (Predicting Risk of CVD EVENTs). Mit diesem Rechner kann sowohl das 10- als auch das 30-jährige CVD-Risiko berechnet werden.
Genauer Blick auf das Langzeitrisiko
Da bislang aber unklar war, wie viele Erwachsene trotz eines niedrigen 10-Jahres-Risikos ein erhöhtes 30-Jahres-Risiko aufweisen, hat die Studie Daten von nicht-schwangeren Erwachsenen im Alter von 30 bis 59 Jahren analysiert, die keine bestehende kardiovaskuläre Erkrankung hatten und für die Berechnung mit dem PREVENT-Kalkulator (Basismodell) geeignet waren.
Es wurde das 10- und 30-jährige geschlechtsspezifische CVD-Risiko berechnet. Die Teilnehmenden wurden in drei Gruppen eingeteilt:
- Niedriges 10-Jahres-Risiko (<5 Prozent) und niedriges 30-Jahres-Risiko (<20 Prozent)
- Niedriges 10-Jahres-Risiko (<5 Prozent) und erhöhtes 30-Jahres-Risiko (≥20 Prozent)
- Erhöhtes 10-Jahres-Risiko (≥5 Prozent) (ohne weitere Unterteilung nach 30-Jahres-Risiko gemäß Leitlinienempfehlungen)
Ergebnisse: Deutliche Diskrepanz vor allem im Alter ab 50 Jahren
Die Analyse umfasste 9738 Personen im Alter von 30 bis 59 Jahren ohne CVD, was auf eine repräsentative Zahl von 101 Millionen Erwachsene in Amerika hochgerechnet wurde.
Das durchschnittliche geschätzte 10-Jahres-Risiko betrug 3,0 Prozent, während das 30-Jahres-Risiko bei 15,6 Prozent lag. 82,6 Prozent der Teilnehmenden (etwa 83,4 Millionen Erwachsene) hatten ein niedriges 10-Jahres-Risiko. 14,9 Prozent dieser Personen (ca. 12,4 Millionen Menschen) hatten jedoch ein diskrepantes, erhöhtes 30-Jahres-Risiko (≥20 Prozent).
Die Prävalenz dieser Diskrepanz war abhängig vom Alter und vom Geschlecht der Teilnehmenden: 19,4 Prozent der Männer hatten ein erhöhtes 30-Jahres-Risiko trotz niedrigem 10-Jahres-Risiko. Bei Frauen zeigte sich in elf Prozent der Fälle solch eine Diskrepanz. Hinsichtlich des Alters war die Diskrepanz besonders auffällig in den Lebensjahren von 50 bis 59 Jahren, sie lag hier bei 39,8 Prozent. Jüngere Personen waren hiervon deutlich weniger betroffen (30-39 Jahre: 2,0 Prozent, 40-49 Jahre: 12,9 Prozent).
Fazit: Sequentielle Risikobewertung und frühe Präventionsmaßnahmen
Die Mehrheit der Erwachsenen im Alter von 30 bis 59 Jahren hatte in der Studie zwar ein niedriges vorhergesagtes 10-Jahres-Risiko für CVD, doch etwa jeder siebte in dieser Gruppe wies ein signifikant erhöhtes 30-Jahres-Risiko auf. Besonders auffällig war, dass unter den 50- bis 59-Jährigen mit niedrigem 10-Jahres-Risiko mehr als ein Drittel (39,8 Prozent) ein erhöhtes 30-Jahres-Risiko aufweist.
Diese Ergebnisse unterstreichen die Bedeutung einer sequentiellen Risikobewertung und reihen sich gut ein in die genannten Ergebnisse der Studie aus dem NEJM. Denn auch im Alter von 50 Jahren ist eine Abschätzung der Langzeitprognose von 30 Jahren sinnvoll. Insbesondere, da laut der Studie im JAMA das erreichende 10-Jahres-Risiko in dem Alter womöglich nicht aussagekräftig genug sein könnte.
Personen mit einer Diskrepanz könnten von intensivierten präventiven Maßnahmen profitieren, darunter die genannten Maßnahmen der NEJM-Studie:
- Einleitung einer antihypertensiven Therapie
- Statine bei Hypercholesterinämie
- Lebensstilinterventionen: Rauchentwöhung, Gewichtsmanagement. Bewegung
Für die Studie wurde das PREVENT-Basismodell verwendet, bei der Daten wie der Albumin-Kreatinin-Quotient im Urin, der HbA1c-Wert, Sozialdeprivation und schwangerschaftsassoziierte Risikofaktoren nicht berücksichtigt wurden.
Langzeitprognose systematisch in klinische Praxis integrieren
Eine erhebliche Zahl von Erwachsenen weist ein hohes Langzeitrisiko für kardiovaskuläre Erkrankungen auf, obwohl ihr kurzfristiges Risiko als niedrig eingestuft wird. Dies unterstreicht die Notwendigkeit, die Langzeitprognose systematisch in die klinische Praxis zu integrieren, um frühzeitig gezielte Präventionsmaßnahmen einzuleiten.
Originalpublikationen:
Global Effect of Cardiovascular Risk Factors on Lifetime Estimates, The Global Cardiovascular Risk Consortium*Author Info & Affiliations, Published March 30, 2025, DOI: 10.1056/NEJMoa2415879
Krishnan V, Huang X, Perak AM, et al. Discordance of 10- and 30-Year Predicted Risk for Cardiovascular Disease in US Adults. JAMA. Published online March 31, 2025. doi:10.1001/jama.2025.2868






Andrea Gaitanides_adobe_1481161567.jpg)

woravut_adobe_246321746.jpeg)






United States Department of Health and Human Services_888708448.png)



